In een Oekraïense loopgraaf ligt een gewonde soldaat. Zijn arm is verbrijzeld, hij heeft een interne bloeding in zijn borst en er zit een granaatscherf in zijn lever. Hij is in shock. Om zijn leven te redden besluiten de combat medics om een bloedtransfusie op locatie te doen. Terwijl kamikazedrones inslaan naast hun loopgraaf, halen ze het bloed uit een speciale thermos en warmen dat op met een infuusverwarmer. De patiënt krijgt het warme bloed toegediend en wordt uiteindelijk geëvacueerd in een armoured personnel carrier.[1] In november 2023 verschijnt deze casus in een artikel van de Oekraïense combat medic Rina Reznik. Er is voor het eerst sinds het begin van de oorlog een bloedtransfusie uitgevoerd in een loopgraaf.
Dit artikel beschrijft de geschiedenis van bloedtransfusies tijdens gewapende conflicten. Het begint in de loopgraven van de Eerste Wereldoorlog, met een primitieve buddy-to-buddy-transfusie. In de Tweede Wereldoorlog wordt het toedienen van bloed doorontwikkeld en door de gehele geneeskundige keten toegepast. Deze geschiedenis eindigt waar hij begonnen is: in de loopgraven. Niet van Verdun, maar die van Oekraïne. Na 100 jaar ervaring en onderzoek wordt bloed op 500 meter van het front toegediend door chirurgen in hulpposten en in de loopgraven door medics.
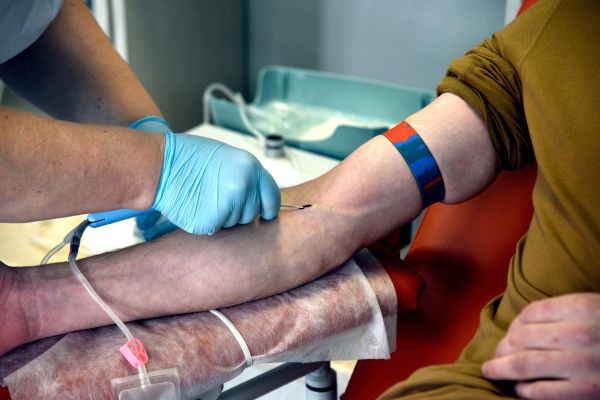
Een Oekraïense militair doneert bloed. Hoe verliep de evolutie van bloedtransfusie in moderne conflicten? Foto ANP, NurPhoto, Yulii Zozulia
Naast de geschiedenis van bloedtransfusies wordt de logistieke problematiek van bloed en het belang van bloed voor de overlevingskans beschreven. Vervolgens kijken we naar de ontwikkelingen van bloeddonaties en geven we voorbeelden uit Oekraïne, waaruit blijkt hoe belangrijk de beschikbaarheid is van bloed dicht bij de Point of Injury (POI). We sluiten het artikel af met lessons learned uit Oekraïne en trekken conclusies uit het heden en verleden. Dit alles doen we met het oog op de toekomst, waarin een grootschalig conflict niet meer ondenkbaar is.
Achtergrond – samenstelling van bloed
Bloed bestaat voor de helft uit bloedcellen. Daar zijn drie soorten van: rode bloedcellen, witte bloedcellen en bloedplaatjes. Rode bloedcellen (erytrocyten) vervoeren zuurstof door het lichaam en zijn daarmee onmisbaar voor de overleving van alle organen. Zonder zuurstof zullen de organen immers afsterven. Witte bloedcellen (leukocyten) zijn onderdeel van het afweersysteem en beschermen tegen virussen, bacteriën en schimmels en ruimen dode cellen op. Bloedplaatjes (trombocyten) zorgen ervoor dat het bloed kan stollen. Bij een bloeding klonteren de bloedplaatjes samen, waardoor een prop ontstaat die er voor moet zorgen dat het bloeden stopt.
Bloed bestaat verder uit bloedplasma; een combinatie van eiwitten en vocht. De functie van bloedplasma is het vervoeren van bloedcellen. In de vloeistof ‘zwemmen’ de bloedcellen rond die worden getransporteerd door het bloedvatenstelsel. Daarnaast hebben de eiwitten in het bloedplasma verschillende belangrijke functies. Zo zijn er speciale eiwitten (stollingsfactoren) die – naast de bloedplaatjes – nodig zijn voor de stolling van het bloed.
De beschreven samenstelling van het bloed geldt voor iedereen. Los van deze samenstelling onderscheiden we verschillende bloedgroepen, acht in totaal. Iemands bloedgroep wordt bepaald door hoe de buitenkant van de rode bloedcel eruitziet. Deze kan verschillende suikerstructuren bevatten. Dit geeft de bepaling bloedgroep A, B, AB en O. Daarnaast bepaalt de aan- of afwezigheid van de zogeheten rhesusfactor of het gaat om bijvoorbeeld bloedgroep A+ (rhesusfactor aanwezig) of bloedgroep A- (rhesusfactor niet aanwezig).
Bij bloedtransfusies is het belangrijk om de bloedgroep van donor en ontvanger te matchen. Wanneer dit niet gebeurt ontstaat er een gevaarlijke afweerreactie (het donorbloed wordt ‘aangevallen’ door het afweersysteem van de ontvanger). Uitzondering hierop is wanneer de donor bloedgroep O-negatief heeft. Deze bloedgroep wordt gezien als universele donor en kan door iedereen ontvangen worden. Daarom is deze bloedgroep extra interessant voor de militaire geneeskundige zorg.[2]
Wanneer iemand door verwondingen veel bloed heeft verloren moet dit aangevuld worden. In eerste instantie kan dit met een kleine hoeveelheid zoutoplossingen. Dit heeft echter beperkingen, doordat het niet de benodigde rode bloedcellen (voor zuurstoftransport) en stollingsfactoren (om de bloeding te stoppen) aanvult. Wanneer een bepaalde hoeveelheid bloedverlies wordt overschreden is het daarom noodzakelijk om bloedproducten te geven.
Bloedtransfusies in de Eerste en Tweede Wereldoorlog
De eerste militaire bloedtransfusies vonden plaats bij de loopgraven van de Eerste Wereldoorlog, door Franse en Engelse artsen.[3] In de eerste jaren was het nog niet mogelijk om bloed langdurig te bewaren. Bloed werd enkel op operatiekamers gegeven, waarbij de chirurg de bloedvaten van de donor direct aan die van de patiënt verbond. Dit proces kon uren duren en was volledig ongeschikt voor spoedeisende situaties. In 1913 dienden medici voor het eerst bloed direct in de aders toe met een spuit. Na bloedafname bij de donor moest de gebruikte spuit in beweging gehouden worden om stolling zoveel mogelijk te voorkomen. Gevormde stolsels bleven echter een probleem en maakten toediening gevaarlijk voor de patiënt. Tussen 1914 en 1915 kwamen Albert Hustin in België, Luis Agote in Argentinië en Richard Lewisohn in New York er onafhankelijk van elkaar achter hoe je bloed een paar dagen kon bewaren. Ze gebruikten natriumcitraat zodat het bloed niet zou stollen. Bij het Rockefeller Institute in New York ontdekten Peyton Rous en J.R. Turner Jr. dat ze door toevoeging van dextrose (suiker) het bloed vier weken konden bewaren.
Toen de Amerikanen in 1917 deelnamen aan het conflict bedacht de Amerikaanse arts Oswald Robertson een manier om bloed langdurig op te slaan buiten het lichaam. Hij stopte flessen met bloed en antistollingsmiddel in een lege munitiekist met stro en ijs. Oswald kwam bekend te staan als ‘the first blood banker’. De methodes van Oswald waren zo succesvol dat hij tegen het eind van de oorlog andere medische teams trainde in het geven van bloedtransfusies. Uiteindelijk konden medische teams zelfs bloedtransfusies geven voordat de patiënt bij een hulppost was aangekomen, vergelijkbaar met de casus in Oekraïne.[4]

Een Amerikaanse verpleegkundige zwenkt een fles met bloed ten behoeve van transfusie (1942). Direct na afname moest het bloed in beweging blijven om stolling te voorkomen. Foto Library of Congress
Door de grote hoeveelheden gewonden tijdens de Blitz in de Tweede Wereldoorlog, de Duitse bombardementen op Engelse steden van september 1940 tot mei 1941, werd het programma ‘Blood for Britain’ gestart. In meerdere ziekenhuizen werd op verschillende manieren bloed verzameld en op verschillende wijzen bewaard.[5] Door het gebrek aan afstemming van de wijze van doneren, bewaren en transporteren, vormde zich een logistiek probleem. Het gevolg was dat op deze manier onvoldoende bloed beschikbaar was. Om het programma te redden werd de Amerikaanse chirurg Charles Drew benoemd tot Medical Director van het programma. Drew voerde een systeem in om in de VS bloedplasma uit bloed te verkrijgen, omdat plasma makkelijker houdbaar is dan bloed. Het bloedplasma werd vervolgens verscheept naar Engeland. In deze periode ontstonden ook de eerste bloodmobiles, bussen die in Amerika rondreden zodat mensen overal bloed konden doneren. De bloodmobiles rijden ook nu nog door de VS en komen op aanvraag langs op locaties van bedrijven, stichtingen en kerken. Aan het eind van de Tweede Wereldoorlog hadden 6,7 miljoen Amerikanen ruim zes miljoen liter bloed gedoneerd.[6]
Noodzaak van bloed
In 2012 is er onderzoek gedaan naar de combat casualties van het eerste decennium van de Global War on Terror. Er zijn bijna 4.600 combat fatalities (dodelijke slachtoffers) onderzocht in Afghanistan en Irak. 87,3 procent van deze slachtoffers is overleden voor aankomst bij een hospitaal. Een kwart van deze slachtoffers had verwondingen die te overleven waren.[7] Een onderzoek in 2017 naar 500 slachtoffers concludeerde dat patiënten die een bloedtransfusie kregen 3,6 keer meer kans hadden om de eerste 24 uur te overleven.[8]
In een toekomst waar Large Scale Combat Operations (LSCO’s) niet ondenkbaar zijn worden bloedtransfusies steeds belangrijker. In huidige operaties ligt een patiënt planmatig binnen een uur, uiterlijk twee uur op een operatietafel. In onze huidige vorm van optreden is dit de eerste plek waar de patiënt bloed krijgt. In LSCO’s is het aannemelijk dat medische afvoermiddelen, via de grond of de lucht, niet altijd beschermd zijn en dat afvoertijden oplopen.[9] Het niet snel kunnen verplaatsen van patiënten moet gecompenseerd worden door hogere zorg naar de patiënt te brengen. Het geven van bloed moet daarom eerder in de geneeskundige keten plaatsvinden dan nu het geval is.
In de jaren 30 ontdekten onderzoekers dat bloedplasma kon worden gebruikt bij patiënten die veel bloed hadden verloren. Een groot voordeel van plasma is dat het gevriesdroogd kan worden, waarna het langdurig bij kamertemperatuur houdbaar blijft.[10] Medisch personeel tijdens de Tweede Wereldoorlog hoefde alleen water toe te voegen bij het gedroogde plasma, om het vervolgens toe te dienen aan de patiënt.[11] Het gunstige effect van de toediening van bloedplasma bij een patiënt met bloedverlies zit met name in de stollingsfactoren die het bevat. Bij een bloeding worden de stollingsfactoren verbruikt, of ze gaan rechtstreeks verloren door de bloeding. Het aanvullen hiervan helpt bij de stolling en daarmee het stoppen van verder bloedverlies. Doordat het bloedplasma geen bloedcellen bevat kan het niet oneindig gegeven worden bij aanhoudend bloedverlies. De patiënt zou in dat geval te weinig rode bloedcellen overhouden voor zuurstoftransport.
Als een patiënt 25 tot 30 procent van zijn bloed verliest zal er hypovolemische shock optreden.[12] Dit is een vorm van shock door een te laag bloedvolume. Het hart kan zo onvoldoende bloed rondpompen om de organen van bloed (en daarmee zuurstof) te voorzien. Als dit te lang duurt, of de patiënt te veel bloed verliest, kan er multi-orgaanfalen optreden met de dood als gevolg. Shock voorkomen is uiterst belangrijk, daarom ligt in Tactical Combat Casualty Care (TCCC) de nadruk op Massive Bleeding.[13] Dit wordt ook duidelijk door de grote hoeveelheid tourniquets die naar Oekraïne werden gebracht. Maar wat als de patiënt toch shock ontwikkelt door bloedverlies? Dan is een bloedtransfusie van groot belang om de overlevingskans te vergroten.[14] In conflicten waar afvoertijden lang zijn, door gebrek aan medische afvoermiddelen of de onmogelijkheid om patiënten te vervoeren, moet bloed naar de patiënt gebracht worden. Als dit niet gebeurt neemt de overlevingskans van de patiënt af.
Bloedbanken van het Westfront tot de Falklandeilanden
Bloed is beperkt houdbaar. Tijdens de Tweede Wereldoorlog kon bloed onder de juiste omstandigheden 21 dagen bewaard blijven.[15] Dit maakte het een grote logistieke uitdaging om het op tijd bij een medische faciliteit te krijgen, dicht bij de constant verschuivende frontlijn. Daarnaast moet bloed gekoeld bewaard blijven. Bloed kreeg de hoogste prioriteit in de logistieke keten tijdens de oorlog, er reden gekoelde bussen met bloed tussen verschillende medische depots en installaties.

Medics oefenen het vervoer naar een MASH vanuit een UH-1 Iroquois MEDEVAC-helikopter. De ontwikkeling van helikopters en mobiele veldhospitalen verkortte de tijd en verkleinde de afstand tussen de gewonde en de eerste chirurgische ingreep. Foto U.S. Department of Defense
Ontwikkelingen op het gebied van bloedtransfusies hebben veel te maken met de logistiek rondom bloedproducten. Hierbij valt onder andere te denken aan verbeterde houdbaarheid van bloedproducten, maar ook aan het naar voren halen van de beschikbaarheid in de medische keten. In de Koreaoorlog waren er twee ontwikkelingen die de logistiek van bloed veranderden. Ten eerste het ontstaan van MASH-eenheden (Mobile Army Surgical Hospitals): veldhospitalen die het gevecht beter konden volgen dan de hospitalen tijdens de Tweede Wereldoorlog. Hierdoor werd de afstand tussen de gewonde en de eerste chirurgische ingreep korter. De belangrijkste ontwikkeling op het gebied van medische steun van die tijd is de helikopter (aeromedevac). Die zorgde er voor dat patiënten snel vervoerd konden worden naar een MASH. Daarnaast konden helikopters bloedproducten snel op locatie van de medische faciliteiten krijgen.[16] De inzet van de helikopter zorgde dat patiënten sneller de benodigde zorg konden krijgen.
De kennis uit Korea werd meegenomen naar de oorlog in Vietnam. Bloed werd verzameld en verscheept vanaf Japan naar verschillende (veld)hospitalen. Het bloed werd behandeld als elk ander medisch materiaal. Amerikaanse Medical Planners vonden dit niet voldoende. In 1965 werd in Saigon een centrale militaire bloedbank opgericht, door de 406th Medical Laboratory. Vanuit Saigon en later vanuit Cam Rahn Bay werd bloed en plasma verspreid door Vietnam, via fixed en rotary wing en over de grond met ambulances. Bloed dienden ze meestal toe in een ziekenhuis. Door de aard van het conflict konden de ziekenhuizen statisch blijven, het was grotendeels een counterinsurgency-conflict. In sommige gevallen gaven medics bloed voordat de gewonden geëvacueerd werden. Het bloed kon 48 tot 72 uur bewaard worden in dozen van piepschuim. Als de bloedgroep niet bepaald kon worden werd Low titer O whole blood gebruikt (in praktische zin vergelijkbaar met bloedgroep O-negatief). Als de patiënt meer dan vier eenheden bloed zou krijgen werd de bloedgroep bepaald en kreeg de patiënt vervolgens zijn eigen bloedgroep.
Ook na de Tweede Wereldoorlog maakten de Britten veel gebruik van bloedproducten. Een week voor de landing op de Falklandeilanden (1982) moesten mariniers en para’s bloed doneren, wat vervolgens per bloedgroep opgeslagen werd. Na de landing ontplooiden de Britten hun veldhospitalen in grote fabrieken. Ze namen het bloed mee en begroeven het om het gekoeld te houden. Dit was ook de werkwijze in ‘The Red and Green Life Machine’, het veldhospitaal van de Britse Captain Jolly dat was vernoemd naar de rode en groene baretten van de para’s en mariniers. Naast Britse patiënten was een groot deel Argentijns (30 procent). Argentijnse gevangenen en gewonden mochten bloed doneren, wat Captain Jolly vervolgens gebruikte bij de behandeling van Argentijnse gewonden.[17] De lessons learned van dit conflict zijn vergelijkbaar met eerdere; een adequate voorraad van bloed is essentieel voor het behandelen van gewonden en de logistiek van bloed moet centraal aangestuurd worden, zodat het op de juiste tijd op de juiste plaats komt.[18]
Het behoeft een vermelding dat deze periode (jaren 80) samenvalt met de eerste screenings van bloeddonoren op HIV (1985).[19] Blootstelling aan HIV of een andere overdraagbare ziekte was in het verleden dus niet uitgesloten bij een bloedtransfusie. Het gaat voorbij aan het doel van dit artikel om in detail in te gaan op de ontwikkelingen op dit gebied. Het is echter wel van belang te erkennen dat uitgebreide screening van donoren op overdraagbare ziektes in de huidige tijd niet meer is weg te denken.
Van hospitaal terug naar het front
Zoals eerder beschreven ligt de oorsprong van bloedtransfusies bij een vorm van buddy-to-buddy-donatie. Deze vorm van bloedtransfusies dook de afgelopen decennia weer op. Tijdens de Global War on Terror was bloedvoorziening op afgelegen Forward Operating Bases een probleem. Het was een logistieke uitdaging om bloed gekoeld te bewaren in de vele afgelegen bases in de hete woestijn. Om dit probleem op te lossen begonnen de Amerikanen met hun ‘walking blood bank’. Amerikaanse militairen werden gescreend op hun bloedgroep. Militairen met bloedgroep O konden dan buddy-to-buddy (in opzet één eenheid per donor, ongeveer 500ml) bloed doneren aan een gewonde. Er werd zo per basis een database bijgehouden wie er allemaal kon doneren als er gewonden vielen.[20]
Dit concept werd verder ontwikkeld door de Amerikaanse Rangers. Het project had als doel om zo ver mogelijk in de keten bloedproducten aan gewonden te kunnen geven. Dit concept werd werkelijkheid toen een Amerikaanse Ranger gewond raakte tijdens een raid in 2019 in de Wardak-provincie in Afghanistan. De Ranger had schotwonden in zijn rechterarm, rechterbeen en borst. De combat medics, Staff Sergeant Charles Bowen en Sergeant Ty Able, behandelden de gewonde.[21] Na plaatsing van een tourniquet om zijn arm en been en behandeling van de borstwond begonnen de medics met het toedienen van meegenomen bloedproducten (standaard twee eenheden per medic) aan de gewonde. Na toediening van alle beschikbare bloedproducten was de toestand van de gewonde nog onvoldoende verbeterd. Hierop besloten de medics vooraf gescreende donoren erbij te roepen om zo de gewonde buddy-to-buddy bloed te geven. Een proces dat tien minuten per transfusie in beslag neemt. In totaal werd dit proces drie maal uitgevoerd voordat de MEDEVAC arriveerde.
Vanaf 2011 nemen Rangers van het 75th Ranger Regiment bloedproducten mee tijdens operaties. Hierdoor wordt het mogelijk om de gewonde op de Point of Injury direct bloed te geven, iets wat voorheen voornamelijk door medisch specialisten gedaan werd. Dit is onderdeel van het ROLO-programma: Ranger O Low Titer Whole Blood. Naast het meenemen van een kleine voorraad bloedproducten omvat dit programma, zoals hierboven beschreven, de mogelijkheid om (direct) buddy-to-buddy bloed te geven. Het ROLO-protocol kreeg in 2017 de Army’s Greatest Innovation Award.[22]
Lessons learned en de toekomst
In 2016 verscheen een artikel over de Nederlandse operationele bloedvoorziening, met het oog op het expeditionaire karakter van het takenpakket van Defensie.[23] Sinds de Russische invasie in Oekraïne ligt de focus van Defensie voornamelijk op hoofdtaak 1.[24] De dreiging van een grootschalig conflict zal er voor zorgen dat de operationele gezondheidszorg, in dit geval op het gebied van bloedtransfusies, zich weer moet aanpassen aan het veranderde dreigingsbeeld.

Een Oekraïense logistieke drone in Donetsk die gebruikt wordt voor bevoorrading en medische evacuatie. De logistieke problemen rond militaire bloedvoorziening blijven bestaan, maar de oplossingen veranderen. Foto ANP, Redux Pictures, J.T. Blatty
In Oekraïne worden medische faciliteiten, burger en militair, systematisch aangevallen.[25] In 2018 doneerde de VS 40 militaire ambulances aan Oekraïne. Geen van deze voertuigen overleefde de eerste week van de oorlog in februari 2022.[26] In huidige en toekomstige conflicten kunnen doelen over tientallen tot honderden kilometers met precisie aangegrepen worden. Het risico dat medische faciliteiten en voertuigen lopen is gegroeid. Het grootste effect hiervan is dat afvoertijden oplopen. Een van de lessons learned in Oekraïne is dat de afvoertijden veel langer zijn dan we gewend zijn.[27] Er komt in de toekomst meer nadruk te liggen op Prolonged Casualty Care, het kunnen verzorgen van een gewonde voor langere tijd omdat hij niet geëvacueerd kan worden.
Dit betekent dat het lang duurt voordat de gewonde in een ziekenhuis of veldhospitaal met chirurgische capaciteit is. Hierdoor geven ze in Oekraïne bloedtransfusies dicht bij het front, tot zelfs letterlijk op de POI. Om dit te faciliteren heeft Oekraïne chirurgische teams dicht bij het front zitten om direct te kunnen opereren. Soms zitten de teams op slechts 500 meter van de vijand af. 25 procent van de gewonden die bij deze teams komen zijn al in shock. Van alle gewonden die bij een medische faciliteit aankomen wordt geschat dat tussen de 10 en 15 procent een bloedtransfusie nodig heeft om te overleven.[28] Op dit moment vormt de houdbaarheid van bloed het grootste probleem in Oekraïne. De koelsystemen hebben veel energie nodig om bloed langdurig op te slaan en zulke locaties zijn regelmatig doelwit van Russische aanvallen.[29] De ‘walking blood bank’ wordt niet toegepast door de grootte van de eenheden, de vele personeelswisselingen en constante rotaties.
In Korea zorgde de helikopter dat bloed naar medische faciliteiten bij het front kwam, op het moment dat ze het nodig hadden. In de nabije toekomst wordt dit misschien gedaan door drones.[30] Op dit moment zijn er drones in ontwikkeling die gespecialiseerd zijn in het vervoeren van bloedproducten naar afgelegen locaties.[31] Deze drones zouden gebruikt kunnen worden voor de bevoorrading van medische installaties bij het front of om combat medics dicht bij de POI te voorzien van bloed voor hun patiënten. Dit gebeurt op dit moment al incidenteel aan het front. Zo kreeg een gewonde Oekraïense militair bloed toegediend, dat gebracht werd door een drone.[32]
Conclusie
Winston Churchill werd gevraagd hoe hij militair medisch onderzoek tijdens de Tweede Wereldoorlog beschouwde: ‘to enhance the tomorrow of military medicine, we must look at the military medicine of the past’.[33] Een uitspraak die perfect aansluit bij de ontwikkelingen op het gebied van bloedtransfusies. Enerzijds zijn we terug bij het begin: bloed met een directe verbinding tussen donoren. Aan de andere kant doen we dat nu op een veilige manier en niet meer door aderen chirurgisch te verbinden. De logistieke problemen van de bloedvoorziening blijven bestaan, maar hoe we die oplossen verandert. Van gekoelde vrachtwagens met bloed naar medische helikopters en in de toekomst misschien naar drones die bloed bezorgen. Tegelijk zal er wellicht een omslag moeten komen in de locatie waar patiënten bloed krijgen. Als de patiënt niet op tijd bij het bloed kan komen, moet het bloed naar de patiënt toe. De Oekraïense strijdkrachten lossen dit enerzijds op door hun chirurgische teams dicht op het gevecht te ontplooien. Anderzijds leiden ze hun combat medics op om bloedtransfusies uit te voeren tijdens het gevecht. Om de best mogelijke zorg te kunnen bieden zal de geneeskundige dienst zich constant moeten aanpassen. Hierbij zal er regelmatig naar het verleden gekeken moeten worden, want ook daar liggen antwoorden op hedendaagse problemen. Of zoals de spreuk van de Amerikaanse medische dienst luidt: ‘Experientia et Progressus’.
[1] I. Voichuk, ‘Ukraine’s first blood transfusion in trench paves way for increased combat survival rates’, euromaidanpress.com, 15 november 2023; A30B (AZOVmedia), ‘Азовці переливають кров під час штурму’, 4 januari 2024. Zie: https://www.youtube.com/watch?v=g_Bf8okZlKc.
[2] Stichting Sanquin Bloedvoorziening, ‘Over bloed’, z.d. Zie: https://www.sanquin.nl/over-bloed/.
[3] J.P. Aymard en P. Renaudier, ‘Blood transfusion during World War I (1914 - 1918)’, Histoire des Sciences Medicales 50 (2016) (3) 353-366.
[4] S.R. Pierce, ‘Blood transfusion in the First World War’, Kansas University Medical Center.
[5] ‘Medical Innovations: Charles Drew and Blood Banking’, Nationalww2museum.org.
[6] C. Lineberry, ‘Meet the inventor of the Bloodmobile’, nationalgeographic.com.
[7] B.J. Eastridge, ‘Death on the Battlefield (2001-2011): Implications for the Future of Combat Casualty Care’, The Journal of Trauma and Acute Care Surgery 73 (2012) (6) S431–37.
[8] J.T. Howard, ‘Re-Examination of a Battlefield Trauma Golden Hour Policy’, The Journal of Trauma and Acute Care Surgery 84 (2018) (1) 11–18.
[9] B.M. Marsh, ‘When the Golden Hour Goes Away: Prolonged Casualty Care in LSCO—Considerations for Commanders and Decision‑Makers’, Military Review 105 (2025) (4).
[10] M. Zaza, K.J. Kalkwarf en J.B. Holcomb, ‘Dried plasma provides an alternative for early plasma transfusion in the resuscitation of hemorrhagic shock in environments where fresh frozen plasma is not immediately available’, in P.C. Spinella (red.), Damage Control Resuscitation (Springer, 2019) 145–162.
[11] S. Singh en P.C. Spinella, ‘Dried plasma for major trauma: past, present, and future’, Life 14 (2023) (5) 619.
[12] S. Taghavi, A.K. Nassar en R. Askari, ‘Hypovolemia and hypovolemic shock’, in StatPearls (StatPearls Publishing, 2025). Zie: https://www.ncbi.nlm.nih.gov/books/NBK513297/.
[13] Committee on Tactical Combat Casualty Care, ‘Tactical Combat Casualty Care Guidelines’, Defense Health Agency, Joint Trauma System, 2024.
[14] J.B. Holcomb en D.J. del Junco, ‘Transfusion therapy in hemorrhagic shock’, in Clinical review: Hemorrhagic shock (2011). Zie: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3139329/.
[15] G.L. Moore, Long-Term Storage and Preservation of Red Blood Cells, 1992.
[16] B. King en I. Jatoi, ‘The Mobile Army Surgical Hospital (MASH): A Military and Surgical Legacy’, Journal of the National Medical Association 97 (2005) (5) 648-656.
[17] International Committee of the Red Cross, Falkland/Malvinas Islands: Medical treatment of wounded combatants (IHL in Action, z.d.). Zie: https://ihl-in-action.icrc.org/case-study/falklandmalvinas-islands-medical-treatment-wounded-combatants.
[18] L. Freedman, ‘A short but distant war: The Falklands Campaign’, History Today 57 (2007) (6). Zie: https://www.historytoday.com/archive/short-distant-war.
[19] NHS Blood and Transplant, ‘A history of donation, transfusion and transplantation’, z.j. Zie: https://www.nhsbt.nhs.uk/who-we-are/a-history-of-donation-transfusion-and-transplantation/.
[20] M.H. Chandler, M. Roberts, M. Sawyer en G. Myers, ‘The US military experience with fresh whole blood during the conflicts in Iraq and Afghanistan’, Journal of Cardiothoracic and Vascular Anesthesia 26 (2012) (6) 1035–1046.
[21]U.S. Army, ‘Under heavy fire, Ranger medics save lives with blood donations’, 27 januari 2020. Zie: https://www.army.mil/article/231597/under_heavy_fire_ranger_medics_save_lives_with_blood_donations.
[22]U.S. Army, ‘Ranger whole blood program wins an Army’s Greatest Innovation Award’, 6 maart 2017. Zie: https://www.army.mil/article/184219/ranger_whole_blood_program_wins_an_armys_greatest_innovation_award.
[23] J.F. Badloe, ‘Operationele bloedvoorziening 3.0’, Militaire Spectator 185 (2016) (11). Zie: https://militairespectator.nl/artikelen/operationele-bloedvoorziening-30.
[24] Ministerie van Defensie, ‘Wat doet Defensie?’, z.j. Zie: https://www.defensie.nl/onderwerpen/overdefensie/het-verhaal-van-defensie/wat-doet-defensie.
[25]Physicians for Human Rights, ‘1336 attacks on Ukraine’s health system since Russia’s full-scale invasion demand accountability’, 2024. Zie: https://phr.org/news/1336-attacks-on-ukraines-health-system-since-russias-full-scale-invasion-demand-accountability-phr/.
[26]U.S. Army, ‘MRTC presents military medical lessons learned from Ukraine’, 22 maart 2024. Zie: https://www.army.mil/article/274315/mrtc_presents_military_medical_lessons_learned_from_ukraine.
[27] F. Butler et al, ‘Prolonged evacuation times and tourniquet‑related complications in the Russo‑Ukrainian war’, EAST Military Trauma Monthly Literature Review (2024).
[28] J.J. Morrison, R. Fang en P.C. Spinella, ‘Putting Medical Boots on the Ground: Lessons from the War in Ukraine and Applications for Future Conflict with Near‑Peer Adversaries’, Military Medicine (2023) 1–7.
[29] J.J. Morrison, R. Fang en P.C. Spinella, ‘Putting medical boots on the ground: Lessons from the war in Ukraine’, Journal of the American College of Surgeons 237 (2023) (2) 372–377.
[30] AeroMed Lab Inc., ‘Autonomous drones, lifesaving precision’, z.d. Zie https://www.aeromedlab.com.
[31] Draganfly Inc., Coldchain Delivery Systems, ‘Draganfly’s Medical Response Drone deployed to Revived Soldiers Ukraine’, mei 2022.
[32] Ukrainska Pravda, Ukrainian soldiers perform transfusion under fire using blood delivered by drone, 10 april 2025. Zie: https://www.pravda.com.ua/eng/news/2025/04/10/7506925/.
[33] C. Chatfield-Ball, P. Boyle, P. Autier, S.H. van Wees, R. Sullivan, ‘Lessons learned from the casualties of war: battlefield medicine and its implication for global trauma care’, The Journal of The Royal Society of Medicine 108 (2015) (3) 93-100.